多学科协作破危局我院成功救治气管异物特殊危重患者
近日,我院内二科牵头联合多学科团队,于生死一线间精准施术,为一名年逾六旬、合并精神疾病的患者成功实施高难度“气管镜下气道异物取出术”,将卡嵌于气管内的致命骨头碎片完整取出。患者术后呼吸困难即刻缓解,生命体征迅速平稳,目前恢复良好。此次救治的成功,不仅展现了我院医护人员精湛的诊疗技艺,更凸显了多学科协作(MDT)在攻克复杂高危病例中的核心优势。
生死时速:特殊患者遭遇“气道危机”,诊断遇阻
年过六旬的患者因长期受精神疾病困扰,日常沟通存在严重障碍。事发当日,患者在家中进食后突然出现剧烈呛咳,随即呼吸困难、面色青紫,家属见状立即将其紧急送往我院急诊。
由于患者无法清晰表述发病经过,急诊诊断一度陷入困境。医护团队当机立断,迅速为其开展胸部CT检查,结果令人揪心:一块高密度尖锐骨头碎片正 “卡” 在气管要害位置。该异物不仅直接阻塞气道导致严重缺氧,其锋利边缘更随时可能划伤周围血管与组织,引发大出血、纵隔气肿等致命并发症,患者生命已岌岌可危。
三重考验:精神疾病叠加,手术难度再升级
常规气道异物取出术多在局部麻醉下完成,但该患者的特殊情况让手术团队面临前所未有的挑战:
1、配合障碍风险剧增:患者无法理解手术指令,术中任何刺激都可能引发躁动,极易导致异物移位至更深气道或造成黏膜损伤,风险呈指数级上升。
2、麻醉方案精准度难控:全身麻醉是手术必需,但患者的精神疾病病理状态及长期服用的药物,对麻醉药物选择、剂量调控及术中生命体征维稳提出极高要求,麻醉风险显著高于普通患者。
3、操作时效压力紧迫:气道梗阻已致患者缺氧,手术每多一秒,重要脏器受损风险便增加一分,要求术者必须在极短时间内完成精准操作。
协作攻坚:多学科联动筑牢“生命防线”
面对危急情况,医院立即启动MDT机制,内二科、麻醉科、内镜中心等科室专家迅速集结会诊。经过全面评估患者病情、反复推演手术流程,团队最终敲定 “全麻下经气管镜气道异物取出术” 方案,并制定异物移位、大出血等突发状况的应急预案。
手术当日,各学科团队无缝衔接:麻醉科团队凭借丰富经验精准施麻,全程严密监测心率、血氧等生命体征,为手术筑牢“安全基底”;内镜中心与内二科医生密切配合,将气管镜经口精准送入气道。在高清视野引导下,主刀医生沉着操控异物钳,精准锁定骨头碎片并稳稳取出 —— 整个过程一气呵成,成功解除 “气道危机”。
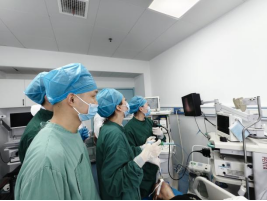

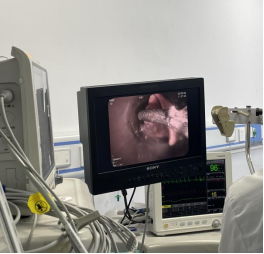
专家警示:照护高危人群,预防呛咳是关键
本次手术主刀医生、内二科王雨珠主治医师提醒,老年人尤其是合并脑卒中、老年痴呆、精神疾病等神经系统疾病,或吞咽功能减退者,属于气道异物梗阻高危群体,照护者需做好三方面防护:
*.食物处理精细化:将食物切至小块或制成泥状,彻底剔除骨头、鱼刺等尖锐杂质;
*.进食状态规范化:确保老人端坐进食,避免边吃边说、大笑或行走,引导细嚼慢咽;
*.食物选择谨慎化:尽量避免果冻、汤圆、坚果等易呛咳、易堵塞气道的食物。
王医生强调,一旦出现突然剧烈咳嗽、呼吸困难、面色发紫等梗阻症状,需立即拨打急救电话,同时用海姆立克急救法施救,并迅速送往具备救治能力的医院,为生命抢救争分夺秒。